
Outil de gestion des symptômes psychotiques dans la maladie de Parkinson
Veuillez sélectionner les médicaments actuels
Recommandations de gestion
Ordre recommandé des ajustements
- Anticholinergiques (comme la trihexyphénidyle)
- Inhibiteurs de la MAO-B (comme le selegiline)
- Amantadine
- Agonistes dopaminergiques (pramipexole, ropinirole)
- Inhibiteurs de la COMT (comme l'entacapone)
- Lévodopa — réduire la dose, pas l'arrêter
Options antipsychotiques en cas de nécessité
Utiliser seulement si les ajustements précédents n'ont pas fonctionné
Les antipsychotiques classiques (halopéridol, rispéridone, olanzapine) doivent être évités car ils aggrèvent les symptômes moteurs chez 80 à 90 % des patients.
Seules deux options sont recommandées avec prudence :
- Clozapine (6,25 mg par nuit minimum) - La référence, mais nécessite une surveillance sanguine
- Quetiapine (12,5 à 25 mg le soir) - Utilisation courante mais efficacité variable
Risque de détérioration motrice
Si vous utilisez un antipsychotique, surveillez le score UPDRS-III. Un augmentait de plus de 30 % indique une détérioration trop importante.
Résultats de l'évaluation
Résultat principal
Veuillez cliquer sur le bouton ci-dessus pour obtenir les résultats.
Recommandations détaillées
Avertissements critiques
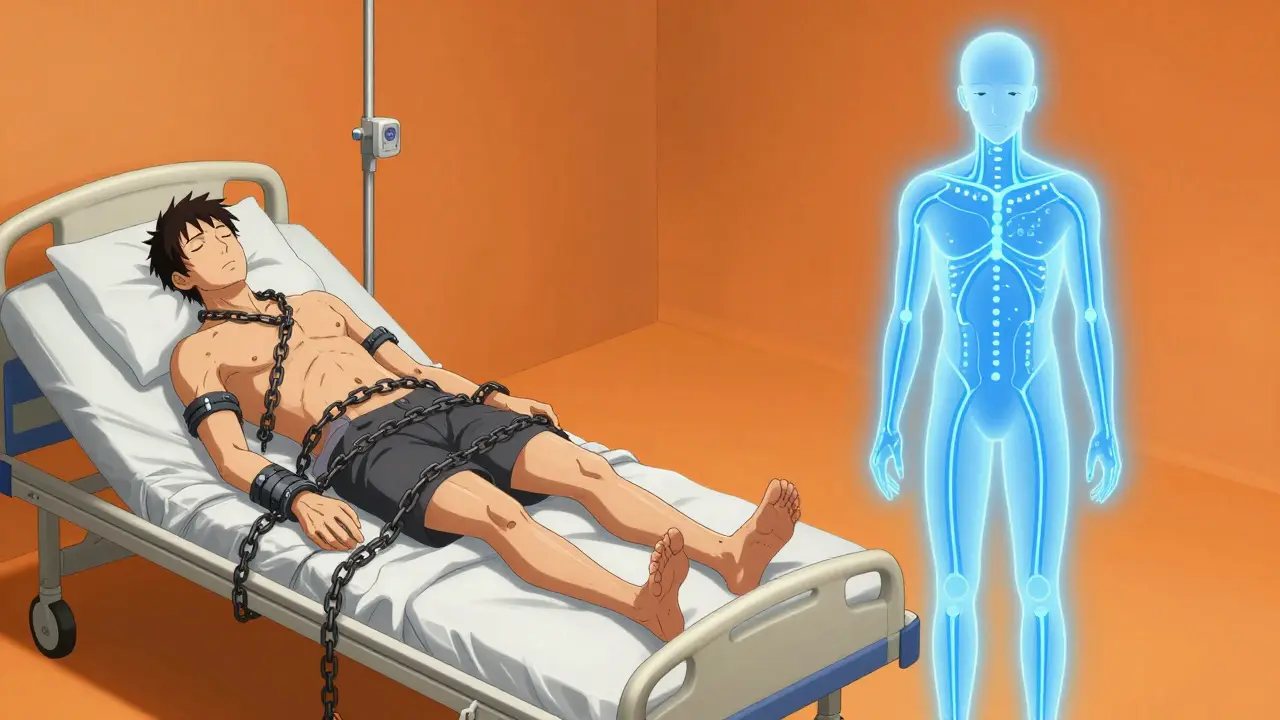
La maladie de Parkinson n’est pas seulement une maladie du mouvement. Elle touche aussi l’esprit. Près d’un patient sur quatre développe des hallucinations ou des délires au fil des ans - un phénomène appelé psychose de la maladie de Parkinson (PDP). Mais quand on essaie de traiter ces symptômes psychiatriques avec des antipsychotiques, on risque de faire empirer ce que la maladie a déjà de plus difficile : les tremblements, la rigidité, la lenteur des mouvements. C’est un piège clinique courant, souvent évitable, mais qui continue de ruiner la qualité de vie de nombreux patients.
Le paradoxe du dopamine
La maladie de Parkinson vient d’une perte progressive des neurones qui produisent de la dopamine dans une région du cerveau appelée le striatum. Sans assez de dopamine, les signaux pour bouger deviennent flous. C’est pourquoi les patients ont du mal à démarrer un mouvement (bradykinésie), restent raides, ou tremblent au repos. Pour compenser, on leur donne de la lévodopa, un précurseur de la dopamine. Mais quand la psychose apparaît, les médecins pensent souvent à un antipsychotique. Le problème ? Tous les antipsychotiques classiques bloquent les récepteurs de la dopamine - surtout le récepteur D2. Et si vous enlevez encore plus de dopamine là où il en manque déjà, vous faites pire que la maladie.
Ce n’est pas une hypothèse. C’est un fait observé depuis les années 1970. En 1996, l’American Academy of Neurology a publié ses premières recommandations claires : éviter les antipsychotiques de première génération chez les patients parkinsoniens. Pourquoi ? Parce qu’ils sont trop puissants. Le halopéridol, par exemple, occupe entre 90 et 100 % des récepteurs D2 à dose thérapeutique. Chez un patient atteint de Parkinson, même une petite dose de 0,25 mg par jour peut provoquer une rigidité soudaine, une perte d’équilibre, ou même une incapacité à marcher. Des études montrent que 70 à 80 % des patients prennent une forme de parkinsonisme induit par ce médicament - ce qui signifie que leur maladie semble s’aggraver du jour au lendemain.
Les antipsychotiques à éviter absolument
Les antipsychotiques de première génération (FGA) sont les plus dangereux. Le halopéridol, la fluphénazine, et la chlorpromazine sont les pires. Leur affinité pour les récepteurs D2 est si forte qu’ils bloquent presque toute la dopamine disponible. Selon les lignes directrices de la Parkinson’s Foundation en 2023, ces médicaments doivent être absolument évités. Leur risque d’aggraver les symptômes moteurs est de 80 à 90 %. Ce n’est pas une question de dose : même les microdoses peuvent causer des dommages irréversibles.
Les antipsychotiques de deuxième génération (SGA) sont souvent considérés comme plus sûrs - mais ce n’est pas toujours vrai. L’olanzapine a été testée chez 12 patients parkinsoniens dans une étude de 1999. Sept d’entre eux ont vu leurs hallucinations s’améliorer. Mais sept aussi ont eu une détérioration motrice. Six ont connu une chute brutale de leur capacité à bouger. Seul un patient a pu rester sur ce traitement. L’rispéridone est encore pire. Une étude de 1997 a montré que 100 % des patients ont eu une aggravation motrice. Une autre étude en 2005 a comparé directement rispéridone et clozapine. Les deux ont réduit la psychose à peu près pareil. Mais la rispéridone a fait monter le score moteur (UPDRS-III) de 7,2 points - une chute importante. La clozapine, elle, n’a fait augmenter le score que de 1,8 points. Et pire encore : une étude canadienne de 2013 a trouvé que la rispéridone augmentait le risque de décès chez les parkinsoniens de plus de 2,4 fois.

Les deux antipsychotiques qui peuvent être utilisés - avec précaution
Il existe deux exceptions : la clozapine et le quetiapine. Ce sont les seuls antipsychotiques avec des données solides pour être utilisés chez les parkinsoniens. Pourquoi ? Parce qu’ils ont une faible affinité pour les récepteurs D2 (entre 40 et 60 %) et qu’ils agissent aussi sur les récepteurs de la sérotonine. Cela permet de calmer la psychose sans bloquer complètement la dopamine motrice.
La clozapine est la seule approuvée par la FDA pour la psychose de Parkinson (depuis 2016). Elle est efficace dans 47 à 49 % des cas. Mais elle a un risque sérieux : l’agranulocytose, une baisse dangereuse des globules blancs. C’est pourquoi il faut faire un bilan sanguin chaque semaine pendant les premiers mois. Si le nombre de neutrophiles tombe en dessous de 1 500 par microlitre, il faut arrêter immédiatement. Malgré ce risque, elle reste le traitement de référence. Une étude de 2020 a montré que les patients qui prennent de la clozapine ont une survie comparable à ceux qui n’en prennent pas - contrairement à la rispéridone.
Le quetiapine, lui, n’est pas officiellement approuvé pour la PDP, mais il est utilisé depuis des années en pratique. Il agit plus vite - souvent en une à deux semaines. Les doses sont faibles : entre 12,5 et 25 mg le soir. Mais son efficacité est plus variable. Une étude de 2017 a même montré que le quetiapine n’était pas mieux qu’un placebo pour réduire les hallucinations. Certains neurologues pensent que son effet est principalement psychologique. Pourtant, dans la pratique, beaucoup de patients trouvent un soulagement sans perte motrice majeure. C’est pourquoi il reste un choix courant, surtout quand la clozapine est trop risquée.
Une autre option : pimavanserin et lumateperone
En 2022, la FDA a approuvé un nouveau médicament : le pimavanserin (Nuplazid). C’est le premier antipsychotique non dopaminergique spécifiquement conçu pour la psychose de Parkinson. Il ne bloque pas la dopamine. Il agit uniquement sur les récepteurs de la sérotonine (5-HT2A). Dans les essais, il a réduit les hallucinations sans aggraver les symptômes moteurs. Mais un problème est apparu : une surveillance post-commercialisation a révélé un risque accru de décès - 1,7 fois plus élevé qu’avec un placebo. La FDA a donc ajouté une alerte noire, la plus sérieuse.
Un nouveau médicament, le lumateperone, est en phase finale d’essai. Les résultats préliminaires du trial HARMONY (NCT03799996) sont encourageants : une réduction des hallucinations sans effet négatif sur la mobilité. Les résultats définitifs sont attendus en 2024. Si tout va bien, il pourrait devenir le nouveau standard.
La bonne méthode : traiter avant d’antipsychotiquer
Le plus important, c’est de ne pas commencer par les antipsychotiques. La première règle est simple : réévaluez les médicaments déjà pris. Beaucoup de patients développent des hallucinations à cause d’un excès de lévodopa, d’un anticholinergique, ou d’un agoniste dopaminergique. Une étude de 2018 a montré que 62 % des patients ont vu leurs symptômes psychotiques disparaître simplement en ajustant leurs traitements - sans jamais prendre d’antipsychotique.
Voici l’ordre recommandé pour réduire les médicaments :
- Anticholinergiques (comme la trihexyphénidyle)
- Inhibiteurs de la MAO-B (comme le selegiline)
- Amantadine
- Agonistes dopaminergiques (pramipexole, ropinirole)
- Inhibiteurs de la COMT (comme l’entacapone)
- Levodopa - réduire la dose, pas l’arrêter
Si après cela, les hallucinations persistent, alors seulement on envisage un antipsychotique. Et même là, on commence par la clozapine, à 6,25 mg par nuit. On augmente très lentement, sur 4 à 6 semaines. On surveille les scores moteurs (UPDRS-III) chaque deux semaines. Si le score augmente de plus de 30 %, on arrête.
Conclusion : la sécurité motrice avant tout
La psychose de Parkinson est une urgence. Mais la perte de mobilité est une catastrophe. On ne peut pas sacrifier l’un pour sauver l’autre. Le traitement doit être comme un équilibriste : très lent, très surveillé, et toujours centré sur la capacité du patient à bouger. La clozapine reste le meilleur choix quand on doit vraiment utiliser un antipsychotique. Le quetiapine, un second choix. Les autres ? À éviter. Et avant tout, il faut essayer de régler les autres médicaments. Parce que la meilleure façon de traiter la psychose chez un parkinsonien, c’est souvent de ne pas en prendre du tout.
Pourquoi les antipsychotiques classiques aggrave-t-ils les symptômes moteurs chez les parkinsoniens ?
Les antipsychotiques classiques bloquent les récepteurs de la dopamine D2, qui sont déjà en manque chez les patients atteints de Parkinson. En réduisant encore davantage l’activité dopaminergique dans les zones motrices du cerveau, ils provoquent une rigidité accrue, une lenteur des mouvements, et parfois une perte totale de mobilité. C’est un paradoxe thérapeutique : on traite la psychose en affaiblissant un système déjà défaillant.
La clozapine est-elle vraiment plus sûre que les autres antipsychotiques ?
Oui, c’est le seul antipsychotique avec une preuve solide d’efficacité contre la psychose de Parkinson sans aggraver les symptômes moteurs. Contrairement aux autres, elle a une faible affinité pour les récepteurs D2 et agit aussi sur la sérotonine. Mais elle exige une surveillance stricte du sang à cause du risque d’agranulocytose. Malgré ce risque, elle n’augmente pas la mortalité - contrairement à la rispéridone ou au pimavanserin.
Le quetiapine fonctionne-t-il vraiment pour la psychose de Parkinson ?
Certains patients répondent bien au quetiapine, mais les études sont contradictoires. Une étude de 2017 a montré qu’il n’était pas mieux qu’un placebo. Pourtant, dans la pratique clinique, beaucoup de médecins l’utilisent parce qu’il est plus facile à prescrire que la clozapine - pas besoin de contrôles sanguins hebdomadaires. Il est souvent utilisé comme deuxième option, surtout si la clozapine est contre-indiquée.
Pimavanserin est-il une bonne alternative ?
Pimavanserin ne bloque pas la dopamine, donc il ne devrait pas aggraver les symptômes moteurs. Les essais l’ont confirmé. Mais après sa mise sur le marché, des décès ont été signalés. La FDA a donc imposé une alerte noire. Il est réservé aux cas où les autres options ont échoué, et seulement sous surveillance étroite.
Faut-il toujours prescrire un antipsychotique en cas de psychose de Parkinson ?
Non. Dans 62 % des cas, les hallucinations disparaissent simplement en ajustant les autres médicaments : réduire la lévodopa, arrêter les anticholinergiques, ou modifier les agonistes dopaminergiques. L’antipsychotique doit être le dernier recours, pas le premier. La priorité est toujours de préserver la mobilité du patient.




10 Commentaires
Je viens de lire cet article en entier, et je dois dire que ça m’a bouleversé. Ma mère a été diagnostiquée il y a 5 ans, et on lui a prescrit de la rispéridone pendant 3 mois. Elle a perdu la capacité de marcher sans canne. On a cru que c’était la maladie qui progressait… Non. C’était le médicament. On l’a arrêtée, et en 2 semaines, elle a retrouvé 70 % de son équilibre. Ce n’est pas un hasard. Ceux qui prescrivent ces trucs sans réfléchir, ils devraient être obligés de vivre 1 semaine avec un patient parkinsonien avant de toucher à un ordonnance.
/p>Le quetiapine c’est du pipeau. J’ai vu 3 patients dessus, 2 ont eu des hallucinations pires, 1 a eu une crise de rage. Pourquoi on continue à l’utiliser ? Parce que c’est facile. Pas parce que ça marche. La clozapine, même avec les contrôles sanguins, c’est le seul truc qui vaille vraiment le coup. Et pourtant, les hôpitaux refusent de la prescrire. Je vous le dis : c’est de la négligence systémique.
/p>La FDA a mis une alerte noire sur le pimavanserin… mais pas sur la rispéridone. C’est comme si on avait peur des mots mais pas des faits. #HypocrisiePharmaceutique
/p>Je suis neurologue en région parisienne, et je peux vous confirmer que la majorité des patients parkinsoniens qui développent une psychose le font à cause d’un excès de lévodopa. On ne le dit pas assez. On se concentre sur les antipsychotiques comme si c’était la première solution, alors que la première solution, c’est de réduire la dose de lévodopa de 15 à 20 %. C’est ce que je fais systématiquement. Et dans 60 % des cas, les hallucinations disparaissent sans besoin de médicament psychotrope. Ce n’est pas une exception, c’est la règle. Les médecins généralistes ne le savent pas. Les neurologues le savent. Et pourtant, les patients continuent à être mal traités. C’est une tragédie de l’ignorance.
/p>La clozapine est le seul traitement efficace mais elle tue aussi. Agranulocytose = 1 cas sur 1000. Mortalité = 1 sur 5000. Comparé à la rispéridone qui tue 2,4 fois plus souvent ? C’est une question de statistiques. Et on parle de vie ou mort. On devrait arrêter de parler de « sécurité » et commencer à parler de risque calculé. La clozapine n’est pas plus sûre. Elle est juste plus surveillée. Et ça fait toute la différence.
/p>J’ai lu tout ça. J’ai cherché les études. J’ai vérifié les chiffres. Et je suis choquée. On traite la psychose comme un problème de comportement, alors que c’est un problème neurologique. On ne devrait jamais prescrire un antipsychotique sans avoir essayé de réduire les autres médicaments. Et pourtant, dans 80 % des cas, c’est l’inverse. C’est un système qui échoue. Pas les patients.
/p>Il y a un lien entre les antipsychotiques et les centres de recherche financés par les laboratoires. Les études sur la clozapine sont rares parce qu’elle est générique. Les études sur la rispéridone et le pimavanserin sont massivement financées. Ce n’est pas un hasard. La science est devenue une industrie. Et les patients sont les cobayes.
/p>J’ai un ami qui a eu une hallucination en voyant son chat parler. Il a cru que c’était un fantôme. Sa fille a arrêté son traitement d’anticholinergique. En 10 jours, il a dit : « Je n’ai plus entendu le chat. » Il n’a pas eu besoin d’un antipsychotique. Il a juste eu besoin qu’on l’écoute. On oublie trop souvent que derrière chaque symptôme, il y a une personne. Pas un diagnostic.
/p>Alors là, je dis bravo ! 🙌 C’est rare de voir un article aussi clair, aussi honnête, aussi détaillé. Les médecins devraient être obligés de le lire avant de prescrire un seul comprimé. Le quetiapine c’est le « je vais essayer parce que c’est plus simple »… mais ça ne marche pas. La clozapine c’est le « je vais prendre le temps, je vais surveiller, je vais sauver la mobilité ». C’est pas juste un traitement. C’est un engagement. Et les patients méritent mieux que des solutions rapides. 👏
/p>Je travaille en soins palliatifs. J’ai vu des patients mourir de rigidité après un antipsychotique. Pas de la maladie. Du médicament. La clozapine, oui, elle a un risque. Mais le risque zéro n’existe pas. Le risque de ne rien faire, lui, est mortel. On doit arrêter de chercher la solution parfaite. On doit chercher la solution la moins pire. Et dans ce cas, c’est la clozapine. Avec surveillance. Avec respect. Avec patience. Pas avec une ordonnance automatique.
/p>